Parodontologie


Parodontologie

Auch in der Parodontologie gilt es neben den funktionellen Aspekten die ästhetische Problematik zu beachten. Parodontose hinterläßt einen Rückgang von Knochen und Zahnfleisch. Dabei macht der Anblick eines parodontosegeschädigten Gebisses einen ungepflegten Eindruck.
Unter Erkrankungen des Zahnhalteapparates sind sowohl die sogenannte Gingivitis, bekannt als Zahnfleischentzündung, als auch die Parodontitis, also die Entzündung des Zahnhalteapparates mit Bildung von Zahnfleischtaschen und voranschreitendem Knochenabbau, zu verstehen. Während eine Gingivitis durch Verbesserung der Mundhygiene meist von selbst ausheilt, schädigt die Parodontitis den Zahnhalteapparat und kann ohne Behandlung langfristig zur Lockerung von Zähnen oder gar zum Verlust von Zähnen führen. Vielfach kann hier Abhilfe geschaffen werden.
Entscheidend für den Aufwand und den Erfolg der Behandlung ist das Stadium der Entwicklung, weswegen frühzeitiges Konsultieren des Zahnarztes sinnvoll ist.
Laut einer wissenschaftlichen Studie zur Mundhygiene in Deutschland leiden ca. 75% der Bevölkerung über 35 Jahre unter Parodontitis, was damit zu einer Volkskrankheit avanciert.
Die Ursache liegt in den Bakterien, die sich zwischen Zahn und Zahnfleisch ansammeln. Werden die bakteriellen Ansammlungen nicht durch Bürsten und Reinigen mit Zahnseide entfernt, bilden sie einen harten, unebenen Belag, den sogenannten Zahnstein. Da unser Immunsystem die Bakterien zu bekämpfen versucht, reagiert es mit einer Entzündung, die sich durch gerötetes, geschwollenes und zur Blutung neigendes Zahnfleisch äußern kann. Diese Entzündung kann im weiteren Verlauf den Zahnhalteapparat zerstören, werden die Symptome nicht behandelt.
Neben dem Lebensalter sind aber noch weitere Faktoren ausschlaggebend für das Erkrankungsrisiko. So erkranken Männer beispielsweise häfiger als Frauen. Auch erhöhen Nikotin, Übergewicht und Stress das Erkrankungsrisiko zusätzlich.
Wichtig zu wissen ist ebenso, dass Parodontitis auch zu Gefäßverkalkungen, Herzkrankheiten, Hirninfakten, Verstärkung der Diabetes, Lungenentzündungen und Frühgeburten führen kann, was diesbezügliche Studien eindeutig bewiesen haben.
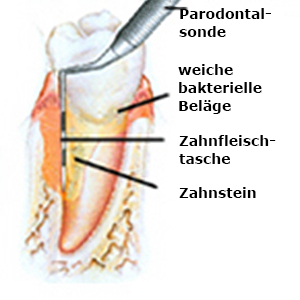
Fortgeschrittene parodontale Erkrankung mit Verlust des Zahnhalteapparates, mit Bildung einer tiefen Parodontaltasche.
In einem ersten Schritt muss die bakterielle Infektion behandelt werden. Deshalb beginnt die Therapie mit einer Einweisung in die häusliche Zahnpflege. Außerdem ist eine professionelle Zahnreinigung indiziert, die in unserer Praxis vorgenommen werden kann.
Um eine vollständige Keimreduzierung auch an den tiefen und nicht zugänglichen Stellen der Zahnfleischtaschen zu erreichen, kann die Behandlung eventuell mit einer Antibiotikatherapie unterstützt werden. Gegebenenfalls können zusätzlichen Chlorhexadin-Präparate in die infizierten Zahnfleischtaschen eingebracht werden, um die Bakterienzahl zu verringern. Zusätzliche Spülungen mit bakterienreduzierenden Lösungen können den Therapieerfolg positiv beeinflussen.
Durch diesen ersten Therapieabschnitt können zerstörte Gewebe bedingt zurückgewonnen werden. Um einen Zahnverlust zu verhindern, sollte nach Abschluss der Initialtherapie gegebenenfalls neues Gewebe aufgebaut werden, da der Kieferknochen unter Umständen durch die Entzündung so weit zerstört wurde, dass ein fester Halt des Zahns nicht mehr gewährleistet ist.

Fortgeschrittene parodontale Erkrankung mit Verlust des Zahnhalteapparates, mit Bildung einer tiefen Parodontaltasche.
Nach abgeschlossener Initialtherapie sind die Gewebe im Mundraum entzündungsfrei. Das Zahnfleisch ist nicht mehr geschwollen und neigt nicht mehr zu Blutungen, beispielsweise beim Zähne putzen.
Ist die Parodontitis bereits fortgeschrittener, ist es möglich, dass der Zahnhalteapparat bereits in Mitleidenschaft gezogen wurde. Die kleinen Faserbündel, die den Zahn mit dem Kieferknochen verbinden, haben sich dann bereits abgebaut.
Der Körper versucht diese Verletzung zu reparieren und bildet um den Zahn herum Bindegewebe. Anders als das parodontale Ligament, dass den Zahn fest im Kieferknochen verankert, hat das Bindegewebe keine stabilisierende Funktion. Zähne, die nur durch dieses Bindegewebe gehalten werden, sind anfälliger für Neuerkrankungen und haben eine unvorhersehbare Langzeitprognose. Eine Therapie sollte daher unbedingt ins Auge gefasst werden.
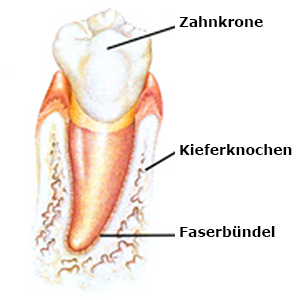
Zahn mit gesunden umliegenden Geweben, bestehend aus Wurzelzement, Faserbündeln und Kieferknochen.
Therapieziel ist es, eine Situation zu schaffen, die sich möglichst wenig von derer vor der Parodontitis unterscheidet. Die zerstörten Gewebe sollen neu aufgebaut werden. Durch den Neuaufbau der Gewebe des Halteapparates bekommt der Zahn wieder seinen festen Halt.
In der Parodontologie ergänzen sich zwei therapeutische Vorgehensweisen, die wir Ihnen näher erläutern möchten:
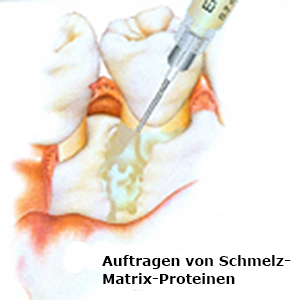
Regenerative Therapie
Nach erfolgter Initialbehandlung herrscht zwar wieder eine entzündungsfreie Umgebung, die durch die Parodontitis entstandenen tiefen Zahnfleischtaschen können jedoch immer noch vorhanden sein. Es besteht also keine Verbindung mehr von Zahn und Knochen durch das Ligament. Stattdessen bildet unser Körper Bindegewebe aus, welches den Zahn lediglich umgibt. Ohne die Funktion der festen Verbindung von Zahn und Kieferknochen ist die Funktionalität des Zahnhalteapparats nicht gegeben. Zudem bietet die labile Verbindung eine optimale Ausgangsposition für neue Bakterien, die die Zahnfleischtasche neu besiedeln können.
In den 80er Jahren wurde ein Verfahren entwickelt, dass die Neubildung des Zahnhalteapparates unterstützt. Hierbei werden Prozesse imitiert, die bereits in der frühkindlichen Zahnentwicklung stattgefunden haben. Auslöser für diese Nachahmung ist die Zuführung von Schmelz-Matrix-Proteinen. Diese werden in der Zahnentwicklungsphase vom Körper selbst produziert, die Produktion nach Abschluss der Entwicklungsphase jedoch wieder eingestellt. Der Körper wird durch die künstliche Zuführung jedoch wieder an den Entwicklungsprozess “erinnert” und die Gewebebildung beginnt erneut.
Die Neubildung des Zahhalteapparates beginnt unmittelbar nach der Behandlung und erstreckt sich, unbemerkt vom Patienten, über einen längeren Zeitraum. Während dieser Zeit kann ein positives und dauerhaftes Ergebnis durch regelmäßige Zahnarztbesuche unterstützt werden.
Der Einsatz von Schmelzmatrixproteinen ist wissenschaftlich gut dokumentiert. Die Behandlung ist weltweit bislang bei mehr als einer Million Patienten angewendet worden und bietet die Möglichkeit, auf biologischer Basis Funktion und Ästhetik der Zähne und des Zahnfleischs wiederherzustellen.
Zur Erreichung optimaler ästhtetischer Resultate haben sich in der Parodontologie mikrochirurgische Techniken etabliert. Feinstes Instrumentarium und sehr dünnes Nahtmaterial werden routinemäßig eingesetzt.
Diese Nachsorge ist eigentlich eher eine Vorsorge:
durch prophylaktische Behandlungsmaßnahmen soll verhindert werden, daß die Erkrankung wieder “ausbricht”. Die Krankenkassen erlauben uns zur Zeit nur noch, einmal jährlich Zahnstein zu entfernen, was allerdings nach einer Parodontitisbehandlung in keiner Weise ausreichend ist.
Direkt nach einer Parodontitisbehandlung sollte Sie folgendes beachten:
Regelmäßige Kontrolluntersuchungen sollten mit uns besprochen werden. Die erste Röntgenkontrolle wird in den meisten Fällen 9-12 Monate nach der Behandlung vorgenommen.